Die Behandlung des Diabetes mellitus zielt darauf ab, den Blutzuckerwert zu normalisieren und überhöhte Blutzuckerwerte zu vermeiden. Unter gewissen Umständen kann es passieren, dass der Blutzucker zu tief abfällt – dann spricht man von einer Hypoglykämie oder einer Unterzuckerung. Sie kann unangenehme Symptome hervorrufen, lässt sich in der Regel aber gut selbst behandeln. Lesen Sie, wie es zu einer Unterzuckerung kommt, welche Sofortmaßnahmen helfen, wie Sie Hypoglykämien vorbeugen und wann es sich um einen medizinischen Notfall handelt.
Das Wichtigste in Kürze
- Bei einer Hypoglykämie (Unterzuckerung) ist der Blutzuckerwert zu niedrig.
- Zu den ersten Anzeichen zählen: Schwitzen, Zittern, Heißhunger, Herzklopfen, allgemeines Unwohlsein bzw. Übelkeit sowie Gesichtsblässe.
- Mögliche Ursachen können sein: eine zu hohe Insulin- bzw. Medikamentendosis oder Anwendungsfehler, eine zu geringe Kohlenhydrataufnahme, Alkoholkonsum, körperliche Anstrengung, eine verbesserte Insulinaufnahme oder ein veränderter -bedarf, als auch Krankheiten.
- Eine Hypoglykämie kann durch die Einnahme schnell verfügbarer Kohlenhydrate selbst behandelt werden, beispielsweise Traubenzucker oder zuckerhaltige Getränke
- Sollte eine eigenständige Behandlung nicht mehr möglich sein, ist es wichtig, dass Angehörige Bescheid wissen, was zu tun ist. Bei Bewusstlosigkeit sollte sofort der Rettungsdienst gerufen werden.
Was ist eine Hypoglykämie?
Hypoglykämie (Hypo = zu wenig, glyk = Zucker, ämie = Blut) ist der medizinische Fachausdruck für einen zu niedrigen Blutzuckerspiegel. Umgangssprachlich nennt man eine Hypoglykämie einfach Unterzuckerung, Menschen mit Diabetes mellitus verwenden manchmal die Kurzform „Hypo“.
Einen absoluten Schwellenwert für einen zu niedrigen Blutzucker gibt es nicht, die Grenzen verlaufen fließend. Die Amerikanische Diabetes-Gesellschaft (ADA) schlägt einen Schwellenwert von 70 mg/dl (3,9 mmol/l) vor. Manche Menschen bemerken aber schon bei höheren Werten Anzeichen einer Unterzuckerung, bei anderen macht sich eine Hypoglykämie erst bei tieferen Blutzuckerwerten bemerkbar.
Man unterscheidet milde Hypoglykämien, bei denen sich Betroffene selbst helfen können, und schwere Hypoglykämien, bei denen fremde Hilfe nötig ist. Milde Hypoglykämien erleben viele Menschen mit Diabetes mellitus von Zeit zu Zeit, schwere Unterzuckerungen treten bei einer guten Blutzucker-Einstellung sehr selten auf.
Typische Symptome einer Unterzuckerung
Die Anzeichen und Symptome einer Unterzuckerung sind individuell unterschiedlich ausgeprägt und teilweise unspezifisch, das heißt, sie können auch andere Ursachen haben. Für Menschen mit Diabetes mellitus ist es daher wichtig, ihre persönlichen Warnzeichen für eine beginnende Unterzuckerung gut zu kennen.
Grundsätzlich bedeutet der zu niedrige Blutzucker für den Körper Stress, da vor allem das Gehirn auf eine kontinuierliche Versorgung mit Zucker (Glukose) angewiesen ist. Um Zuckerreserven zu mobilisieren und die Zuckerneubildung anzuregen, schüttet der Körper unter anderem die Hormone Cortisol und Adrenalin aus. Das kann folgende Beschwerden hervorrufen:
Schwitzen
Zittern
Heißhunger
Herzklopfen
allgemeines Unwohlsein, Übelkeit
Gesichtsblässe
Sinkt der Blutzuckerspiegel weiter ab, dann entsteht ein Glukosemangel im Gehirn, der die Gehirnfunktionen zunehmend beeinträchtigt. Dadurch entstehen Symptome wie:
Reizbarkeit, Aggressivität
Angstgefühl
Kopfschmerzen
Sprachstörungen
Sehstörungen wie verschwommenes Sehen, Doppelbilder
Unkonzentriertheit, Verwirrtheit
Missempfindungen
Koordinationsstörungen
Sinkt der Blutzuckerspiegel sehr tief ab (< 30 mg/dl), können Krampfanfälle, Bewusstlosigkeit bis hin zum Koma, die Folge sein, man spricht auch von einem hypoglykämischen Schock. Eine derart schwere Unterzuckerung ist lebensbedrohlich und stellt einen medizinischen Notfall dar.
Hypoglykämien können auch unbemerkt im Schlaf auftreten. Ist es nachts zu einer Unterzuckerung gekommen, dann treten am Morgen manchmal Symptome wie Erschöpfung, Abgeschlagenheit oder Kopfschmerzen auf. Der Blutzucker kann morgens nach wie vor zu niedrig sein, möglicherweise ist er aufgrund einer Gegenreaktion des Körpers aber auch erhöht.
Mögliche Ursachen für eine Unterzuckerung
Bei Menschen mit Diabetes mellitus treten Hypoglykämien auf, wenn entweder zu viel Insulin zugeführt oder mehr Blutzucker als üblich verbraucht wurde. Gefährdet sind vor allem Menschen mit Typ-1-Diabetes, die auf einen sehr niedrigen Langzeit-Blutzuckerwert (HbA1c-Wert) eingestellt sind. Bei Menschen mit Typ-2-Diabetes steigt das Risiko bei einer Insulin-Therapie. Auch Diabetes-Medikamente aus der Gruppe der Sulfonylharnstoffe und Glinide können das Risiko für Unterzuckerungen erhöhen – eine mögliche Nebenwirkung dieser Substanzklassen.
Eine Unterzuckerung kann folgende Ursachen haben:
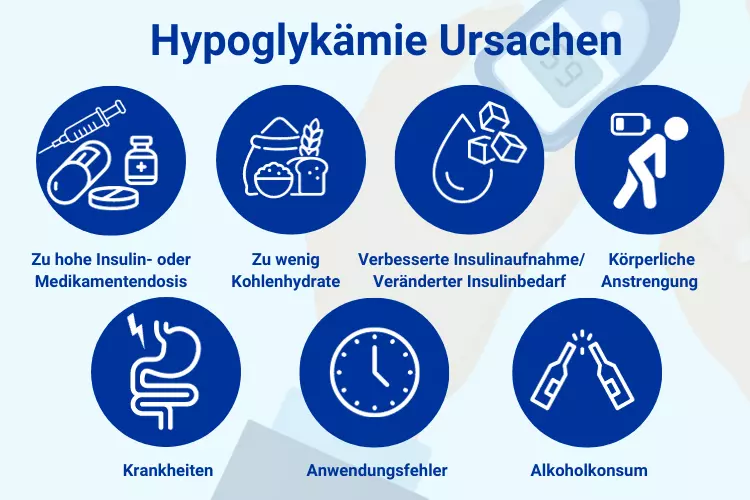
Zu hohe Insulin- oder Medikamentendosis: Die Insulinmenge oder die Dosis bestimmter blutzuckersenkender Medikamente sollte bei Menschen mit Diabetes mellitus immer möglichst genau dem tatsächlichen Bedarf entsprechen. Wird versehentlich eine zu hohe Dosis oder die falsche Insulin-Art verabreicht, kann es zu einer Unterzuckerung
Anwendungsfehler: Neben der Dosis spielt auch der Zeitpunkt eine Rolle. Erfolgt die Insulingabe zu früh vor einer Mahlzeit, kann ein starker Blutzuckerabfall die Folge sein. Eine weitere mögliche Ursache ist, dass das Insulin versehentlich in den Muskel anstatt in das Unterhautfettgewebe gespritzt wurde und dadurch schneller in den Blutkreislauf gelangt.
Zu wenig Kohlenhydrate: Eventuell wurde eine Mahlzeit ausgelassen, oder die Menge an Kohlenhydraten war zu gering. Fettreiche Mahlzeiten verlangsamen die Verdauung, sodass die Kohlenhydrate verzögert in den Blutkreislauf gelangen.
Körperliche Anstrengung: Sport und körperlich anstrengende Arbeit steigern den Energiebedarf. Vor allem bei einer ungewohnten oder länger andauernden Belastung kann eine Unterzuckerung die Folge sein.
Alkoholkonsum: Bei Alkoholkonsum muss die Leber den Alkohol vorrangig abbauen und kann deshalb vorübergehend weniger Glukose freisetzen. Dadurch erhöht sich das Risiko für eine Hypoglykämie.
Verbesserte Insulinaufnahme: Unter bestimmten Umständen, beispielsweise bei starker Hitze, gelangt Insulin schneller in den Blutkreislauf. Dadurch kann der Blutzucker stärker als gewohnt abfallen.
Veränderter Insulinbedarf: Nach einer Gewichtsabnahme oder bei verbessertem körperlichen Trainingszustand kann der Insulinbedarf sinken. Wird die Dosis nicht entsprechend angepasst, dann steigt das Risiko für Hypoglykämien.
Krankheiten: Vor allem bei Magen-Darm-Infekten mit Erbrechen und Durchfall verliert der Körper Kohlenhydrate, die übliche Insulindosis kann dann zu hoch sein.
Gut zu wissen
Zu einer Unterzuckerung kann es übrigens auch bei Menschen ohne Diabetes mellitus gelegentlich kommen. Die Ursachen sind meist große körperliche Anstrengungen bei unzureichender Energiezufuhr, Fastenperioden oder Diäten, in selteneren Fällen andere Erkrankungen wie eine Hormonstörung oder ein chronischer Alkoholmissbrauch.
Was tun bei einer Hypoglykämie?
Die wichtigste Gegenmaßnahme bei einer Hypoglykämie ist es, dem Körper sofort Kohlenhydrate zuzuführen, die rasch ins Blut gelangen. Menschen mit Diabetes mellitus sollten daher für Notfälle immer Traubenzucker oder andere schnell wirksame Kohlenhydrate bei sich haben. Es ist sinnvoll, mit engen Angehörigen, Freunden oder Kollegen zu besprechen, wie sie im Bedarfsfall richtig reagieren.
Sofortmaßnahmen bei milder Hypoglykämie
Wenn Menschen mit Diabetes mellitus bei einer Hypoglykämie noch selbst handlungsfähig sind, sollten sie sofort rund 20 Gramm rasch wirksame Kohlenhydrate zu sich nehmen. Geeignet sind Trauben- oder Würfelzucker, Gummibärchen, ein Glas Limonade oder Fruchtsaft (keine Light-Produkte). Fettreiche Nahrungsmittel wie Schokolade oder belegte Brote eignen sich hingegen nicht, weil das enthaltene Fett die Aufnahme des Zuckers verzögert.
Nach etwa 15 Minuten sollte eine Blutzuckermessung erfolgen, am besten über einen Bluttropfen an der Fingerbeere. Bei einer Messung über ein System zur kontinuierlichen Glukosemessung (CGM) bedenken Sie bitte, dass diese Geräte den Blutzuckerwert im Gewebe mit einer gewissen Verzögerung zum Blutzuckerwert im Blut anzeigen. Ist der Blutzucker nach wie vor sehr niedrig (< 60 mg/dl bzw. 3,3 mmol/l), sollten Betroffene nochmals rasch wirksame Kohlenhydrate zu sich nehmen.
Nach 30 Minuten empfiehlt sich eine weitere Blutzuckerkontrolle. Der Wert sollte jetzt möglichst rund um 100 mg/dl (5,6 mmol/l) liegen – falls nicht, braucht es weitere Kohlenhydrate.
Es ist sinnvoll, nach der Akutbehandlung eine kleine ausgewogene Mahlzeit aus Kohlenhydraten und Fetten, wie etwa ein belegtes Brot mit Käse oder Ei oder eine Handvoll Nüsse mit einer Portion Obst zu essen, um den Blutzucker zu stabilisieren.
Erste Hilfe bei schwerer Hypoglykämie
Wenn sich Menschen mit Diabetes mellitus bei einer Hypoglykämie nicht mehr selbst helfen können, sollten Angehörige wissen, was zu tun ist. Falls die Person bei Bewusstsein ist und schlucken kann, sollten etwa 30 Gramm rasch wirksame Kohlenhydrate wie Traubenzucker oder Fruchtsaft gegeben werden (ca. 300 mL Softdrink oder Apfelsaft). Nach 15 Minuten erfolgt eine Blutzuckerkontrolle. Sind die Werte noch immer zu niedrig (< 60 mg/dl bzw. 3,3 mmol/l), braucht die Person weitere rasch wirksame Kohlenhydrate.
Bei Bewusstlosigkeit sollten Angehörige sofort den Rettungsdienst rufen (Rufnummer 112) und die Person in eine stabile Seitenlage bringen. In dieser Situation darf keinesfalls etwas in den Mund eingeflößt werden, da Erstickungsgefahr besteht. Falls möglich, sollten Angehörige eine Glukagon-Spritze oder ein Glukagon-Nasenspray verabreichen. Glukagon ist ein körpereigenes Hormon und wirkt blutzuckererhöhend. Diese Hilfsmaßnahmen müssen aber im Vorfeld besprochen und geübt werden. Das Notarzt-Team kann anschließend eine Glukose-Lösung in die Vene verabreichen.
Sollten Sie Fragen haben, hilft Ihnen gerne unser pharmazeutisches Fachpersonal in einer Videoberatung speziell für Menschen mit Diabetes weiter.

Wie lässt sich Hypoglykämien vorbeugen?
Generell ist eine gute und stabile Blutzuckereinstellung wichtig, um zu starke Schwankungen zu vermeiden. Leichte Unterzuckerungen können zwar auch bei einem gut eingestellten Diabetes mellitus gelegentlich auftreten. Bei wiederholten Hypoglykämien sollten Sie aber mit ihrem Behandlungsteam Rücksprache halten. Eventuell sind andere Medikamente oder eine angepasste Dosis erforderlich, damit der Blutzucker nicht zu stark abfällt. Besonders im Rahmen einer Lebensstilumstellung, sind engmaschige Untersuchungen und Abstimmung mit dem Arzt oder der Ärztin sinnvoll.
Betroffene und Angehörigen können zudem Angebote nutzen, das Wissen über den Umgang mit Diabetes-Medikamenten in einer Schulung aufzufrischen. Fragen Sie Ihren Arzt oder Ihre Ärztin auch nach Strategien für besondere Situationen wie Sport, Reisen, Alkoholkonsum oder bei akuten Erkrankungen.
Wenn bei Menschen mit Diabetes mellitus häufige, eventuell sogar schwere Unterzuckerungen auftreten, kann eine sogenannte Hypoglykämie-Wahrnehmungsstörung zugrunde liegen. Betroffen sind vor allem Menschen, die bereits längere Zeit mit Diabetes mellitus leben oder in der Vergangenheit häufig zu niedrige Blutzuckerwerte hatten. Der Körper gewöhnt sich mit der Zeit an die Unterzuckerung und schüttet weniger Stresshormone aus – was problematisch sein kann, weil man dann die Warnzeichen für eine Hypoglykämie womöglich zu spät bemerkt.
In Diabetes-Zentren gibt es spezielle Schulungsprogramme für Menschen, die zu niedrige oder auch zu hohe Blutzuckerwerte (Hyperglykämien) schlecht wahrnehmen können. Sie werden beispielsweise unter der Bezeichnung „Blutglukose-Wahrnehmungstraining“ oder „Blood Glucose Awareness Training (BGAT)“ angeboten. Teilnehmende lernen dabei, Körperreaktionen sehr genau zu beobachten, um feine Signale für eine Über- oder Unterzuckerung besser wahrzunehmen und angemessen darauf zu reagieren.
AOK-Bundesverband (Hrsg.) (2019). Den Diabetes im Griff. Ein Handbuch für Patientinnen und Patienten mit Diabetes mellitus Typ 2. 3. Auflage. https://www.aok.de/pk/magazin/cms/fileadmin/pk/pdf/patientenhandbuch-diabetes.pdf
Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) (2015). Patienten-Leitlinie zur Nationalen Versorgungs-Leitlinie „Therapie des Typ-2-Diabetes“. 1. Auflage, Version 1.
Deutsche Diabetes-Gesellschaft (DDG) (Hrsg.) (2018). S3-Leitlinie Therapie des Typ-1-Diabetes. 2. Auflage, AWMF-Registernummer 057-013.
https://www.diabinfo.de/leben/behandlung/unterzuckerung.html
https://www.diabetes-news.de/wissen/unterzucker-und-blutzuckerentgleisung/hypoglykaemie
https://www.mathias-bildung.de/bildungsangebot/fortbildung/blood-glucose-awareness-training-bgat